近年來人們越來越認識到肥胖和糖尿病、慢性腎臟病和心血管疾病等代謝危險因子的病理生理學相互關聯性,讓「心腎代謝症候群」(cardiovascular-kidney-metabolic syndrome)得以概念化。美國心臟學會在2023年10月循環(Circulation)雜誌正式提出此名詞,並介紹其風險因子、共病、評估危險等級等。到底什麼是「心腎代謝症候群」,與以往的「代謝症候群」又有何不同呢?
症候群(syndrome)是什麼?
症候群(syndrome)是醫學術語,指某疾病出現時經常會同時出現的臨床特徵、症狀、徵象,是為這些不同症候的統稱。此時醫師可針對出現的其中一種表徵,警覺可能一併出現的相關變化,然而實際的病原、確定診斷的疾病名稱或相關生理變化可能無法確知。而有些過去未知的疾病表現,經過研究後仍然保留症候群的稱呼。參考來源。
代謝症候群(metabolic syndrome)是什麼?
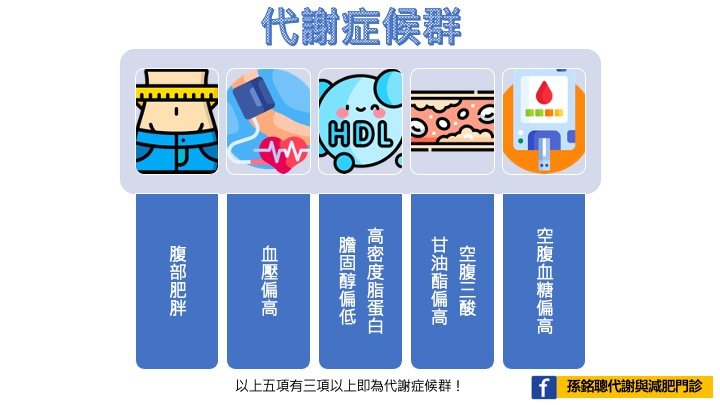
包含以下因子:
- (1)腹部肥胖:男性的腰圍≧90cm(35吋)、女性腰圍≧80cm(31吋)。
- (2) 血壓偏高:收縮壓≧130mmHg或舒張壓≧85mmHg。
- (3)空腹血糖偏高:空腹血糖值≧100mg/dL。
- (4)空腹三酸甘油酯偏高:≧150mg/dL。
- (5)高密度脂蛋白膽固醇偏低:男性<40mg/dL、女性<50mg/dL。以上五項組成因子,符合三項(含)以上即可判定為代謝症候群 。參考來源。
若得到代謝症候群將比一般人增加6倍得到糖尿病的風險、4倍高血壓風險、3倍高血脂風險、2倍心臟病及腦中風風險,變成慢性病病人。
代謝症候群核心問題為胰島素阻抗,因為不良生活習慣造成胰島素阻抗,後續細胞對胰島素敏感度變差 ,血液葡萄糖不容易進入細胞內,身體代謝就會出問題。比較容易的外在表現是肥胖,腰部脂肪堆積過多,另外身體質量指數(BMI)是國際通用的肥胖指標,但尚無法完全反應內臟脂肪堆積的程度,腰圍代表脂肪的分布,腰圍粗、內臟脂肪多更容易導致代謝異常。
心腎代謝症候群(CKM syndrome)是什麼?
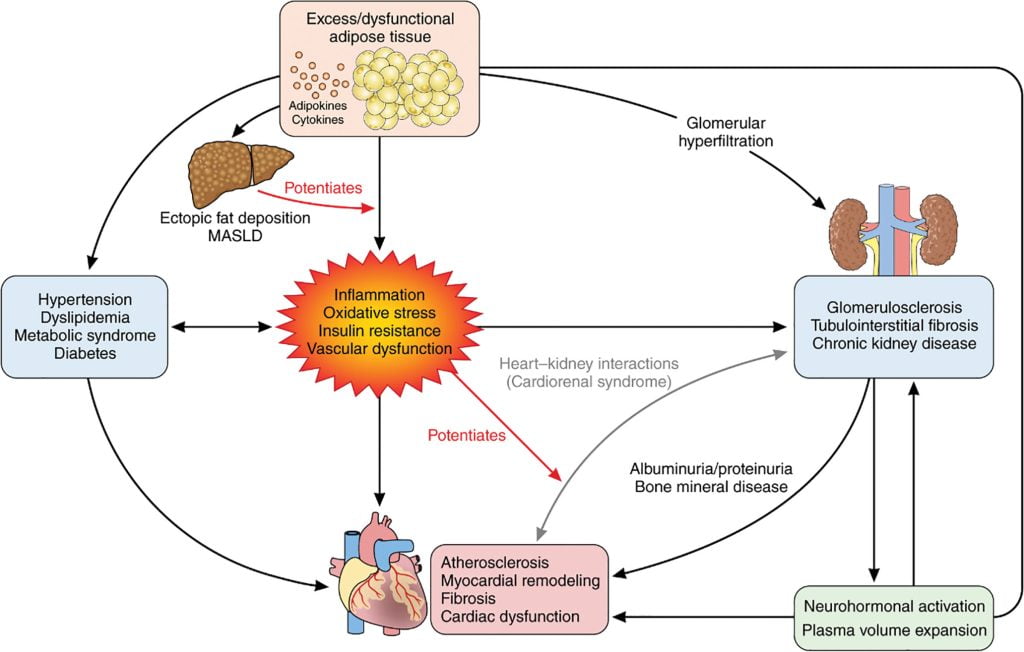
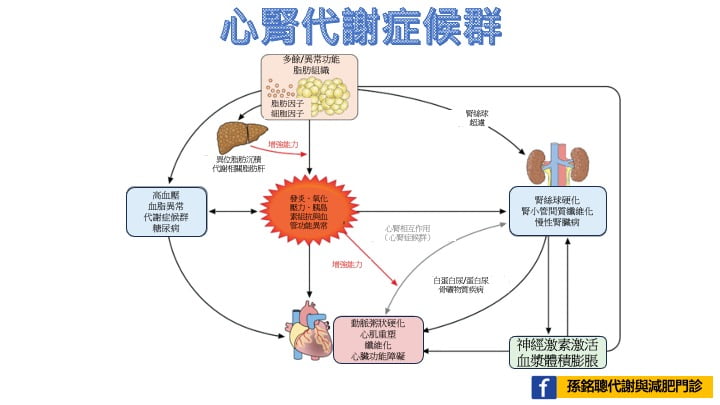
「心腎代謝症候群」(cardiovascular-kidney-metabolic syndrome),以下縮寫為CKM syndrome,是包含心血管、腎臟與代謝相關問題交織而成的症候群。
- 核心為發炎、氧化壓力、胰島素組抗與血管功能異常。
- 在脂肪組織呈現多餘且異常功能的現象,分泌許多脂肪因子/細胞因子使得脂肪肝惡化,進一步又使得發炎更加惡化。
- 在腎臟方面也透過腎絲球超濾的現象讓腎絲球硬化、腎小管間質纖維化、甚至慢性腎臟病形成。
- 在心臟方面也造成動脈粥狀硬化、心肌重塑、纖維化、心臟功能障礙。
- 外在表現上在形成高血壓、血脂異常、代謝症候群、糖尿病都有一定相關性。
心腎代謝症候群健康階段定義

由上表可知,與前面的代謝症候群五項有三項以上定義不同,是以健康階段去定義心腎代謝症候群,從0級無 CKM 健康危險因子,1級的肥胖,2級比較偏向之前的代謝症候群,3級已經有亞臨床的心血管疾病,到最後4級已經有臨床的心血管疾病。
心腎代謝症候群的社會生態學框架

社會決定因素在多個層面上產生影響,包括社會、社區、人際和個人行為層面,影響心腎代謝症候群以及隨之而來的不良後果的可能性。 嵌套在這些多層次社會影響中的個體生物傾向,進一步影響心腎代謝症候群的發展和相關結果。
心腎代謝症候群篩檢方法的主要差距
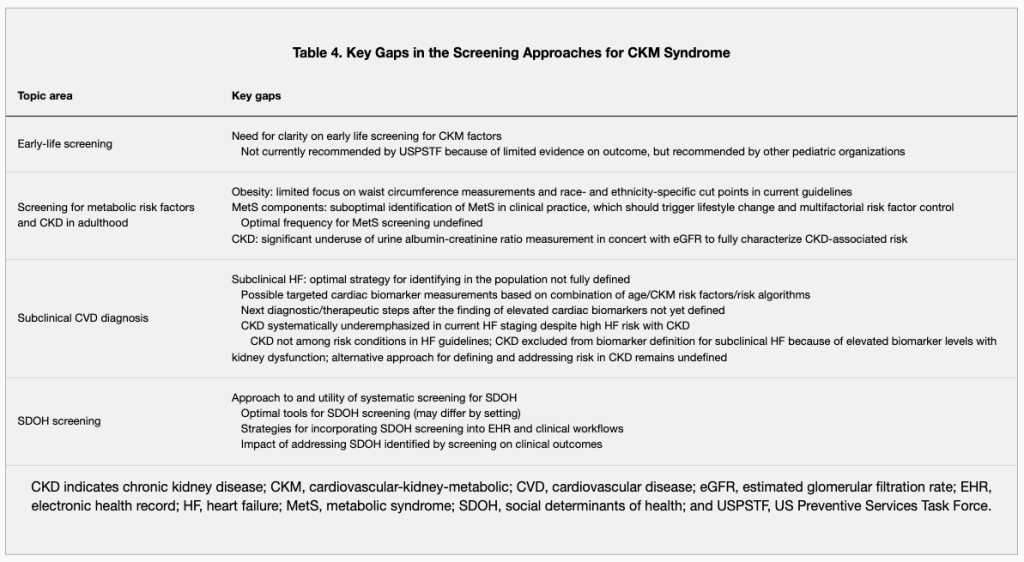
當然在心腎代謝症候群的篩檢上還有許多分階段不同的缺陷,需要瞭解與補足,這也是我們需要再努力的部分。
心腎代謝症候群各階段推薦方法和治療的證據總結

從0級預防變胖,1級需要減肥,2級針對已出現的高血壓、高三酸甘油脂血症、代謝症候群、糖尿病、慢性腎臟病去處理,此時已經開始有藥物建議,從血壓的ACEi/ARB、糖尿病的SGLT2i與GLP-1 RA、慢性腎臟病的Finerenone等。3級的亞臨床粥狀動脈疾病需要statin、亞臨床心臟衰竭需要ACEi, beta blockers與SGLT2i。到了4級則可說集結前面大成,更進一步控制到更嚴格的標準,例如血脂肪需要用到高強度statin、肥胖合併心血管疾病需要用到能減15%體重的Incretin,甚至需要使用代謝性手術減肥等。
後續也介紹了心腎代謝症候群 預防和管理的差距與建議的發展,但是就比較偏向專家未來的指引發展方向,有興趣的朋友可以再看。


